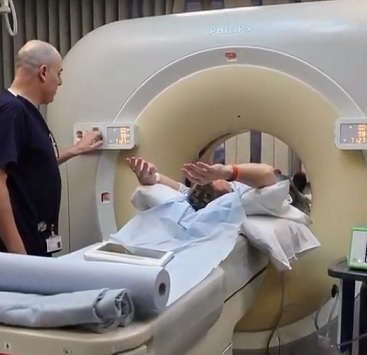
Virtuální kolonoskopie používá CT nebo MRI (tedy počítačovou tomografii či magnetickou rezonanci) pro vytvoření obrazů vašeho tlustého střeva.
Virtuální kolonoskopie se používá k identifikaci abnormalit v tlustém střevě a konečníku. Tyto abnormality mohou být například divertikulóza, krvácení nebo známky kolorektálního karcinomu. Test se také používá k nalezení střevních polypů a růstu tkáně v tlustém střevě a konečníku. Zmíněné polypy a růsty mohou být i prekancerózní. Proto se raději preventivně odstraňují.
Virtuální kolonoskopie používá CT sken (tedy počítačovou tomografii) pro vytvoření obrazů vašeho tlustého střeva. Po skenování počítač kombinuje obrazy tlustého střeva a konečníku a vytváří dvojrozměrné a trojrozměrné pohledy. V některých případech se místo CT používá MRI (magnetická rezonance).
Rozdíl mezi klasickou a virtuální kolonoskopií
Virtuální kolonoskopie a klasická (konvenční) kolonoskopie používají různé nástroje k zíkání obrázků vašeho tlustého střeva. Konvenční kolonoskopie používá kolonoskop.
Jedná se o dlouhou, osvětlenou trubici, která je konečníkem zavedena dovnitř tlustého střeva a konečníku. Používá tedy malou kamerku k získání obrazů oblasti (vše se posílá na monitor).
Virtuální kolonoskopie naproti tomu využívá CT nebo MRI k fotografování vnitřku tlustého střeva mimo vaše tělo.
Diagnostické využití virtuální kolonoskopie
Virtuální kolonoskopie se používá k diagnostice onemocnění tlustého střeva, jako je včasné odhalení rakoviny tlustého střeva u mužů a žen. Umožňuje lékaři, aby se podíval na tlusté střevo a konečník, aby našel případné nějaké abnormální oblasti.
Tyto oblasti mohou obsahovat zmíněné polypy nebo nádory.
Pokud se tyto problémy objeví dříve, některé polypy mohou být odstraněny dříve, než se stanou rakovinou. Pokud je rakovina již přítomna, je pravděpodobné, že bude vyléčena, pokud se objeví brzy.Obecně se doporučuje zahájit pravidelné kolorektální screeningy ve věku 50 let u mužů a žen, které nemají rodinnou anamnézu rakoviny tlustého střeva nebo jiné vysoce rizikové faktory.
Pokud máte vysoké riziko vzniku rakoviny tlustého střeva, lékař vám pro vás připraví plán prohlídek a kontrol. Mezi vysoce rizikové faktory patří:
Lékaři obecně doporučují vyšetření na kolorektální karcinom u dospělých ve věku 50-75 let pomocí skrytého vyšetření krve, sigmoidoskopie nebo kolonoskopie. Doporučují také rutinní screening kolorektálního karcinomu u dospělých ve věku 76-85 let.
Rizika virtuální kolonoskopie
Existuje jen relativně málo rizik spojených s virtuální kolonoskopií. Vzduch uvolněný do tlustého střeva může způsobit, že se budete cítit nafouknutí. Ale pocit by měl pominout velmi brzy. Zřídka někteří pacienti mají negativní reakci na kontrastní látku, která zvýrazňuje vaše tlusté střevo. Ačkoli jsou méně časté, mírné reakce mohou zahrnovat:
- žaludeční křeče
- průjem
- nevolnost
- zvracení
- zácpa
Mírná i těžká odezva na kontrastní látku, i když velmi vzácně, připomíná alergickou reakci. Tyto reakce mohou zahrnovat:
- kopřivka nebo svědění
- potíže s dýcháním nebo polykáním
- pocit strachu nebo zmatku
- rychlý srdeční tep
- modravá barva kůže
Existuje velmi malé riziko, že nafouknutí tlustého střeva může způsobit zranění. Obecně se považuje toto riziko za mnohem nižší s virtuální kolonoskopií než při konvenční kolonoskopii. Stejně jako u ostatních typů CT, toto vyšetření vás vystavuje malému množství záření.
Příprava na virtuální kolonoskopii
Chcete-li pomoci lékaři dosáhnout nejjasnějších obrazů, musíte před virtuální kolonoskopií vyprázdnit tlusté střevo a konečník. Toto můžete udělat:
- Po dobu jednoho dne nebo dvou před vyšetřením pijte hodně vody.
- V noci před vyšetřením nic nejezte ani nepijte.
- Vezměte si silné projímadlo a případně čípek, což vám pomůže vyčistit vaše střevo.
- Vezměte si kontrastní látku ve formě pilulky doma.
Informujte svého lékaře o všech lécích, které užíváte alespoň jeden týden před vyšetřením. To umožní lékaři provést změny ve vašem léčebném plánu.
Průběh virtuální kolonoskopie
Virtuální kolonoskopie se obvykle provádí v nemocnici, ale je to ambulantní procedura – můžete odejít později v den testu. Zkouška trvá 10 až 15 minut a dokonce nebudete ani dostávat sedativa. Proces vyšetření je následující:
- Pokud podstupujete CT virtuální kolonoskopii, můžete být požádáni, abyste vypili tekutý kontrastní prostředek. V některých případech můžete dostat kontrastní látku ve formě tabletky už doma.
- Do konečníku se umístí tenká, flexibilní trubice.
- U CT se do trubice pomalu čerpá vzduch nebo oxid uhličitý, aby se plynem naplnil konečník a aby se tím umožnilo lepší vyšetření.
- Stůl, na kterém ležíte, se zasune do CT nebo MRI stroje. Váš lékař vás může požádat, abyste na chvíli zadrželi dech, aby získal stálý obraz.
- Podstoupíte alespoň dvě skenování, každá trvá asi 15 sekund.
- Po vyšetření budete moci uvolnit plyn v soukromí.
- Po vyšetření se můžete vrátit do práce nebo k normálním činnostem.
U MRI vyšetření se pro zvětšení plochy používá kontrastní látka, která je podávána rektálně.
Jak může vypadat obraz:
Náhled na virtuální kolonoskopii.
Výhody virtuální kolonoskopie oproti konvenční kolonoskopii
- Virtuální kolonoskopie nepoužívá kolonoskop, takže může být pro některé lidi výrazně pohodlnější.
- Lidé nepotřebují sedativa během virtuální kolonoskopie, zatímco běžná kolonoskopie obvykle vyžaduje mírná sedativa.
- Lidé mohou snáze obnovit normální aktivity po virtuální kolonoskopii. Lidé obvykle potřebují nějaký ten čas čas, aby se zotavili ze sedativ používaných v konvenční kolonoskopii.
- Virtuální kolonoskopie trvá přibližně 10 až 15 minut, oproti asi 30 až 60 minutám při konvenční kolonoskopii.
- Virtuální kolonoskopie má méně rizika úrazu nebo perforace tlustého střeva než konvenční kolonoskopie.
Nevýhody virtuální kolonoskopie oproti konvenční kolonoskopii
- Ve virtuální kolonoskopii se plyn uvolní do konečníku trubicí, ale během konvenční kolonoskopie se nepoužívá žádný plyn.
- Pokud potřebujete vzorek tkáně, budete potřebovat obvyklou kolonoskopii, protože lékař nemůže odstranit vzorek tkáně nebo polyp pomocí virtuální kolonoskopie.
- Virtuální kolonoskopie není tak citlivá jako konvenční kolonoskopie při hledání polypů o velikosti menší než 10 milimetrů.
- Některé zdravotní pojištění nemusí zahrnovat virtuální kolonoskopii.
Pochopení výsledků virtuální kolonoskopie
Po virtuální kolonoskopii provede lékař prohlídku CT snímků nebo obrazů MRI. Pokud váš lékař není s obrázky spokojen, může být potřeba opakovat skenování nebo také může dojít na jiný typ screeningu.
Pokud nejsou v tlustém střevě žádné abnormality, virtuální kolonoskopie je negativní. Pokud jsou nějaké abnormality nebo polypy, test je pozitivní. Lékaři mohou doporučit konvenční kolonoskopii, pokud jsou vaše výsledky pozitivní. Během tohoto postupu mohou být získány abnormální vzorky tkáně a polypy mohou být odstraněny.
Jiné abdominální problémy nesouvisející s kolorektálním karcinomem se také mohou objevit během virtuální kolonoskopie. Mohou být zjištěny nádory v břiše nebo v oblasti obklopující ledvinu, játra, slinivku nebo slezinu. Tyto orgány leží blízko tlustého střeva.
Obě metody, virtuální i konvenční kolonoskopie mají své klady i zápory. Je důležité, abyste si byli vědomi rozdílů mezi těmito dvěma vyšetřeními. S vaším lékařem si promluvte o jakýchkoli otázkách, které můžete mít, a o tom, jaký postup doporučuje.
Máte s virtuální kolonoskopií nějaké zkušenosti? Budeme rádi za komentáře pod článkem.
Autorem článku je naše redakce
Líbil se vám náš článek? Sdílejte ho, uděláte nám radost
Kolonoskopie – jak se na toto vyšetření připravit?
Kolonoskopii vám lékař doporučí vždy, když potřebuje zjistit, proč máte krev ve stolici, hubnete aniž byste o to stáli, jste chudokrevní, často vás bolí břicho nebo vyšel pozitivně test na okultní krvácení. Měli byste ji podstoupit i ve chvíli, kdy někdo z rodiny trpěl na kolorektální karcinom anebo preventivně po padesátém roce života.

Kolonoskopie je endoskopické vyšetření tlustého střeva a konečníku prováděné ohebným lékařským přístrojem – endoskopem. Přístroj je přes konečník zaváděn do tlustého střeva. Během vyšetření lékař prohlédne střevo v celé jeho délce. Podle potřeby je většinou možno vyšetřit i část tenkého střeva.
Citlivou optikou přístroje je obraz střevní sliznice zobrazován na monitoru. Tato metoda, oproti jiným, umožňuje lékaři nejen vyšetření pohledem, ale v případě potřeby i odběr tkáně pro další vyšetření. Rovněž umožňuje během vyšetření provést i léčebný zákrok (odstranění slizničních změn, polypů a malých nádorů).
Před provedením vyšetření je třeba střevo očistit speciálním roztokem.
Vyšetření před kolonoskopií
K tomuto vyšetření je potřeba přinést výsledky krevního obrazu, včetně počtu krevních destiček a testů srážlivosti krve – Quickova času (INR) a APTT. Tyto výsledky nesmí být starší než 14 dní. Požadovaná vyšetření Vám zajistí Váš lékař.
Jak se před kolonoskopií připravit
Přípravu na kolonoskopii není dobré odbýt, nebo se snažit nějak ošidit. Jen pokud je střevo čisté, má lékař jistotu, že nepřehlédl nic, co by ve střevě být nemělo.
Vlastní příprava začíná dietním režimem 3 – 5 dnů před vyšetřením. Vzhledem k tomu, že neexistuje univerzální postup přípravy, je nutná individuální konzultace s lékařem, který Vás na kolonoskopické vyšetření objednal. Následně lékař stanoví optimální způsob přípravy.
Klíčové pro úspěšné provedení vyšetření je důkladné vyčištění tlustého střeva. K tomuto účelu pacient dodržuje dietní režim a ten je doplněn použitím vyprazdňujícího roztoku.
Nedodržení pokynů může negativně ovlivnit celý průběh vyšetření, nebo by se vyšetření muselo přerušit a opakovat.
- Tři dny před vyšetřením už nejezte ovoce a zeleninu, které obsahují drobná zrnka – například jahody, hrozny nebo kiwi, vyřaďte také celozrnné pečivo – zrnka a drobné částečky mohou komplikovat vyšetření. Je vhodné jíst převážně dobře stravitelnou stravu – rýže, těstoviny, bramborová kaše, jogurty.
- Jeden den před vyšetřením si můžete dát lehkou snídani a k obědu už jen tekutiny – maximálně polévku. K tomu už pijete vyprazdňovací roztok. Kdy s jeho pitím máte začít a v jakých dávkách, to vám přesně řekne lékař. K tomuto roztoku byste měli pít i dostatek minerálky, vody nebo čaje. Neměli byste pít mléko ani džus. Počítejte s tím, že vypijete asi čtyři litry tekutin.
- V případě, že ze zdravotních důvodů nemůžete pít takové množství tekutin, poraďte se s lékařem na náhradním řešení. Jedná se hlavně o nemoci srdce, jater nebo ledvin.
- Po dobu, kdy užíváte projímavé přípravky, měli byste se raději zdržovat doma a být v klidu.
- V den vyšetření· Nekuřte minimálně 8 hodin před vyšetřením.· Pokud není vyšetření prováděno v analgosedaci, můžete se ráno napít. Tekutiny pijte jen v malém množství.· Do konečníku nezavádějte žádné čípky nebo masti, mohlo by dojít ke zkreslení výsledků.Pokud se nepodařilo dosáhnout dostatečné přípravy, vždy to oznamte sestře i lékaři před vyšetřením!
Je potřeba před kolonoskopií omezit užívání léků?
Dlouhodobě užívané léky, zejména medikamenty na srdeční činnost, krevní tlak či psychofarmaka, doporučujeme nevysazovat a užít je ráno před vyšetřením. Léky typu vitamínů a potravinových doplňků lze bez problémů užít po vyšetření. Pro vyšetření je nutno neužívat léky ovlivňující srážlivost krve jako je warfarin či heparin.
Pokud užíváte léky na ředění krve, upozorněte na tuto skutečnost zdravotnický personál již při objednávání. Léky obsahující kyselinu acetylsalicylovou, Anopyrin, Acylpyrin, Godasal, apod. je doporučené vynechat asi 3 – 5 dní před vyšetřením.
O případných alergických reakcích na léky a lécích, které užíváte, informujte lékaře provádějícího vyšetření a o jejich případném vysazení či omezení se vždy poraďte s lékařem, který je předepsal!
Jste-li diabetik, poraďte se s lékařem o vhodném postupu týkající se diety, léků či podání inzulinu.
Jak vyšetření probíhá?
Při kolonoskopické vyšetření leží pacient obvykle na levém boku s pokrčenými dolními končetinami a lékař endoskopista mu zavádí endoskop do konečníku, celého tlustého střeva a konce tenkého střeva.
Během vyšetření je někdy potřeba změnit polohu pacienta tak, aby byl zajištěn nejsnazší průchod endoskopu střevem. Sestra je po celou dobu vyšetření přítomna a ráda Vám se změnou polohy pomůže.
V případně použití analgosedace je přítomen i lékař z Kliniky anesteziologie, resuscitace a intenzivní medicíny, kdy jsou monitorovány fyziologické funkce pacienta – krevní tlak, puls, dech apod.
V případě, že lékař neprovádí terapeutické výkony, trvá vyšetření obvykle asi 15 minut. Jakýkoli léčebný výkon vyšetření prodlužuje.
Kolonoskopické vyšetření je u zhruba 80% pacientů nebolestivé, u zbývajících 20% může být provázeno nepříjemnými pocity. Jedná se především o nemocné se srůsty v břišní dutině (komplikované nitrobřišní operace v minulosti, ozáření pánve v anamnéze a záněty v břišní dutině – např. divertikulitida).
Vyšetření se může provést v různém stupni znecitlivění:
- vyšetření zcela bez utišující injekce (u nemocných, kteří například musí odjet autem)
- vyšetření s podáním utišující injekce (obvykle midazolam), pacient nemůže řídit auto po výkonu a je vhodné aby přišel s doprovodem
- vyšetření v analgosedaci – vyšší dávky utišujících prostředků, podané za přítomnosti lékaře – anesteziologa
- vyšetření v celkové anestézii – pacient je uspán anesteziologem obdobně jako při operaci.
Režim po kolonoskopii
Po vyšetření bez jakýchkoliv komplikací pacienti ještě asi 2 hodiny odpočívají a po odeznění sedativního účinku injekce a se souhlasem lékaře mohou opustit endoskopické pracoviště. Po vyšetření není možné řídit a obsluhovat stroje. Dle provedených úkonů během kolonoskopie je možno jíst a pít bez větších omezení, řiďte se však vždy pokyny endskopujícího lékaře.
- Všichni pacienti po vyšetření by měli zůstat tak půl hodiny v klidu. Pokud vyšetření proběhlo bez utlumení, pak můžete klidně odejít a i řídit. Pokud bylo vyšetření provedeno v analgosedaci nebo Vám byly podány léky s tlumivým účinkem, je nutné mít zajištěný doprovod a odvoz domů. Následně se nedoporučuje řídit auto, ani nevykonávat činnosti vyžadující plnou pozornost.
- V případě, že vám lékař při kolposkopii odstraňoval například polypy nebo jiné útvary, doporučí vám většinou několikadenní šetřící dietu a doporučí omezení pohybu – tedy hlavně sportu.
- Náročnější zákrok a také vyšetření v narkóze většinou znamenají krátký pobyt v nemocnici – o tom vždy rozhodne lékař.
Doba vyšetření je velice individuální. Mezi faktory, které ovlivňují průběh vyšetření, patří očistná příprava střeva před vyšetřením, anatomické poměry a vlastní spolupráce pacienta. Doba vyšetření se může pohybovat v rozmezí od 15 do 60 minut.
Nejčastěji vyšetření trvá 20 minut. Po vyšetření následuje období odpočinku. Tato doba je závislá na podání tzv. analgosedace – cílem je útlum bolesti a zklidnění pacienta.
Doba odpočinku je po analgosedaci 2 hodiny a v ostatních případech necháváme pacienta odpočinout 30 minut po výkonu.
Je vyšetření bolestivé?
Během vyšetření dochází k plnění střeva vzduchem, což může vyvolat nepříjemný tlak v břiše. Ten je možné zmírnit pomalým dýcháním a uvolněním břišních svalů. Vnímání bolesti je velice individuální. Pacientům se sníženým prahem bolesti je možné podat v průběhu výkonu léky. Provedení výkonu v analgosedaci je nutno konzultovat s lékařem při objednávání kolonoskopického vyšetření.
Po vyšetření si dopřejte klid
V den vyšetření se doporučuje zachovat klidový režim.
Jíst a pít můžete okamžitě, ale je vhodné volit dietnější potraviny. Ovšem zpravidla trvá několik dní, než se trávení po vyšetření zcela normalizuje.
Tato doporučení berte jako velmi obecná. Případ od případu se může příprava na proceduru lišit. Řiďte se radami vašeho lékaře. Pokud si nejste jisti, zeptejte se ještě jednou jeho přímo v ambulanci.
Kdy se dozvím výsledky?
S výsledkem vyšetření Vás lékař seznámí bezprostředně po vyšetření. V případě odběru tkáně na histologické vyšetření bývají výsledky k dispozici do 14 dní.
Zdroj: www.onkomajak.cz
Virtuální kolonoskopie
Vyšetření je určeno k detekci polypů a karcinomů tlustého střeva, zejména v případě, že je optická kolonoskopie neúplná, netolerovaná, kontraindikovaná, pacientem odmítaná. Metoda není vhodná pro hodnocení střevních zánětlivých onemocnění u pacientů se známým tumorem. Prozatím není zavedena jako screening kolorektálního karcinomu.
Tato metoda je spolehlivá pro záchyt větších polypů (nad 5mm) a karcinomů tlustého střeva.
Vyšetření se provádí pomocí CT přístroje, pacient je tedy vystaven rentgenovému záření. Nevýhodou je i nemožnost kurativního zákroku přímo ve střevě (odstranění polypu), jako je tomu u optické kolonoskopie. Není možné ani odebrání vzorku podezřelé tkáně pro histologické vyšetření. Narozdíl od této klasické metody však dokáže vyšetření virtuální kolonoskopií posoudit i okolní tkáně a orgány.
Při vyšteření na našem pracovišti nepodáváme kontrastní látku – to znamená, že i celé CT vyšetření břicha je pouze „nativní“ – zhodnocení dutiny břišní je tedy orientační. Výtěžnost vyšetření je výrazně závislá na dokonalé přípravě před vyšetřením.
Průběh vyšetření
Vyšetření probíhá v hypotonii (při relaxaci hladké svaloviny střevní stěny) – standardně se podává 1ml Buscopanu intravenózně.
Do střeva je aplikováno CO2 speciálním insuflačním setem. Přístroj vyhodnocuje množství aplikovaného plynu i intraluminální tlak – v rozmezí 6-25mmHg, při přetlaku dochází k automatické desuflaci.
Při vyšetření je vždy přítomen lékař, který dle topogramu posoudí, zda je insuflace optimální a zda je možno provézt akvizici.
Poté je provedeno vlastní CT vyšetření standardním způsobem, na zádech a na břiše.
Příprava pacienta
- Nutné léky užijte jako obvykle, zapijte trochou čisté vody. Neomezujte příjem tekutin a ostatní bezezbytkové stravy.
- Důkladná příprava je NUTNÁ ke kvalitnímu průběhu a vyhodnocení vyšetření.
- 5 dnů před vyšetřením vysaďte potraviny s hrubými zbytky, hlavně zrnky a slupkami (rybíz, angrešt, hrozny, jahody, kiwi, meloun, rajčata + pečivo s hrubými zrny a mákem).
- 1 den před vyšetřením – lehká snídaně (čaj, káva, minerálka, vyvarujte se mléka). Oběd – polévka (čistý vývar). V průběhu odpoledne popíjejte Fortrans (4 sáčky) následujícím postupem: 1 sáček rozpustit v 1 litru vody, popíjet 60 minut po doušcích, celkem tedy 4 sáčky = 4 litry = 4 hodiny popíjet. Při potížích je možno po druhém a třetím litru udělat v popíjení 30 minut pauzu.
- Vyprázdnění probíhá v následujících 1-2 hodinách po požití Fortransu, pak již nejíst, můžete popíjet čiré nebo ochucené minerálky.
- V případě, že je příprava nekvalitní a nedostatečná, může dojít ke znehodnocení jednorázového materiálu zbytkovou stolicí a tímto k nedostatečnému rozvinutí tlustéhostřeva. Každý nově použitý materiál klient opět hradí.
Úhrada
Za vyšetření klient uhradí částku 600,-Kč, protože virtuální kolonoskopie je prováděna pomocí jednorázového materiálu a CO2. Cena za CO2 – 600 Kč, cena pro samoplátce 3500 Kč.
Alternativní vyšetření
Je v současnosti málo prováděná metoda, kterou nahradila CT kolonografie. Irrigografie se většinou provádí tehdy, když není-li možné provést kolonoskopii a dostupnost CT kolonografie je obtížná.
Jedná se o rentgenové vyšetření břicha po naplnění střev kontrastní látkou a vzduchem. Pro vyloučení nádoru konečníku se toto vyšetření doplňuje o rektoskopii.
Pro úspěšné vyšetření je opět nezbytné se dokonale vyprázdnit, o čemž vás příslušné pracoviště poučí a poskytne i projímadlo.
CT kolonografie1
Je další možností, jak vyšetřit tlusté střevo, ale provádí se pouze tehdy, pokud klasická (optická) kolonoskopie není proveditelná, je neúplná, nebo ji pacient odmítá. Ve své nabídce ji má většina pracovišť ve větších centrech, ale i v některých menších nemocnicích.
Jedná se o rentgenové zobrazení střeva pomocí CT přístroje po předchozí kontrolované náplni střeva plynem (vzduch nebo oxid uhličitý), jehož součástí je také takzvaná virtuální kolonoskopie. Vyprázdnění střeva je stejné jako u klasické kolonoskopie.
Na některých pracovištích se používá metoda takzvaného označování zbytků stolice, při které pacient pije jeden až tři dny před vlastním vyšetřením menší množství kontrastní látky ve více dávkách. Bezprostředně před vyšetřením se obvykle podává do žíly látka k uvolnění hladké svaloviny.
Poté se střevo přes konečník naplní plynem a provádí se skenování ve dvou polohách – na zádech a na břiše. Pokud je to nutné, může být při vyšetření také podána kontrastní látka do žíly. Výhodou je, že se na obrazovém záznamu nezobrazuje jen střevo, ale i jeho okolí včetně ostatních orgánů břicha a pánve.
Naopak za nevýhodu se považuje, že nelze odebrat vzorek tkáně k dalšímu vyšetření či snést případné polypy a vystavení se již uvedenému rentgenovému záření. V některých případech, zejména při použití oxidu uhličitého, může být výkon částečně hrazený pacientem.
Tato metoda je alternativou kolonoskopie, avšak není hrazena zdravotní pojišťovnou. Vyšetření se provádí tak, že pacient spolkne kapsli, což je vlastně malá kamera. Na břicho je mu pomocí pásu umístěn senzor i malé záznamové zařízení.
Podle rozhodnutí lékaře odchází domů nebo zůstává ve zdravotnickém zařízení, v každém případě se může volně pohybovat. Kapsle prochází zažívacím traktem a její pohyb je zaznamenáván. Po osmi hodinách se pacient vrací do ordinace lékaře k vyhodnocení. Kapsle opustí organismus přirozenou cestou.
Příprava na vyšetření je stejná jako v případě klasické kolonoskopie. Platí zákaz kouření 24 hodin před zákrokem a omezení podávání léků 2 hodiny před zákrokem. Mužům se doporučuje se den před zákrokem v oblasti břicha, asi 15 cm nad a pod pupkem oholit, aby mohly být aplikovány senzory.
Pokud je nalezen polyp, je třeba provést jeho odstranění standardní kolonoskopií.
Pracoviště, která toto vyšetření provádějí jsou interní klinika 1. LF UK ÚVN Praha, 2. Interní klinika FN Hradec Králové, hepatogastroenterologická klinika IKEM Praha a GEP Clinic Praha.
VIDEO: Kapslová endoskopie – jak probíhá vyšetření
Laboratorní vyšetření1
Kromě chudokrevnosti (anémie) může laboratorní vyšetření prokázat i tzv. nádorové markery. Potvrzení nádorových markerů samo o sobě neslouží k potvrzení diagnózy kolorektálního karcinomu, důležité je sledovat, zda koncentrace markerů v krvi nestoupají.
I když je magnetická rezonance schopná zobrazit nádor v jakékoliv oblasti tlustého střeva, používá se zejména pro zobrazení konečníku, aby se přesněji posoudilo případné rozšíření nádoru do dalších orgánů v malé pánvi, například močového měchýře, dělohy, prostaty nebo svalů. Odhalí také zvětšené uzliny.
Kromě prvotního posouzení rozsahu nádoru se také používá pro hodnocení účinnosti léčby. K MR vyšetření konečníku není nutná žádná speciální příprava. Součástí vyšetření je obvykle podání kontrastní látky do žíly.
Nezbytnou podmínkou je odložit před vstupem do vyšetřovací místnosti všechny kovové předměty včetně hodinek a šperků. Z bezpečnostních důvodů musí být lékař informován o případných kovových předmětech, které máte umístěny v těle (kloubní náhrada, šrouby, dlahy, střepiny apod.
) nebo elektrických a magnetických zařízeních, která nelze odložit. Zvláštní pozornost je třeba věnovat kardiostimulátoru. Pokud máte tzv. MR kompatibilní kardiostimulátor, musí být před vyšetřením kardiologem přeprogramován do speciálního módu bezpečného pro MR.
Pokud váš kardiostimulátor není MR kompatibilní, může MR vyšetření ohrozit váš život a nesmí být v žádném případě provedeno. V případě nejasností o typu kardiostimulátoru může být požadováno potvrzení od kardiologa.
VIDEO: Jak probíhá vyšetření magnetickou rezonancí a jak se na něj připravit
Endosonografie rekta1
Tato metoda se používá podobně jako MR při podrobnějším hodnocení nádorů konečníku. Jedná se o ultrazvukové vyšetření za použití speciální sondy zavedené přímo do konečníku. Je bez škodlivých účinků a nevyžaduje žádnou přípravu.
Další vyšetřovací metody se používají hlavně k odhalení metastáz. Základem je ultrazvukové vyšetření břicha a rentgenové vyšetření plic. Ultrazvukovým vyšetřením je možné odhalit především metastázy v játrech nebo postižení dalších břišních orgánů. Kromě lačnění není třeba žádná příprava. Rentgen plic se provádí zcela bez přípravy.
VIDEO: Ultrazvukové vyšetření břicha – jak probíhá a jak se na vyšetření připravit
Vyšetřením pomocí počítačové tomografie je možné zjistit šíření nádoru do uzlin, jater, plic, kostí nebo dalších orgánů. Při objednání na CT vyšetření obvykle dostanete podrobný návod, jak se na připravit. Čtyři hodiny před vyšetřením nesmíte nic jíst, tekutiny v malém množství jsou přípustné.
Vyšetření se téměř vždy provádí po podání kontrastní látky do žíly. Na některých pracovištích vám může být před vyšetřením podána voda nebo kontrastní látka k vypití. Pokud trpíte alergií (zejména na jódové preparáty), mohou vám být podány protialergické léky.
Před vyšetřením je třeba lékaře informovat kromě alergie také o případném onemocnění ledvin nebo štítné žlázy.
VIDEO: Počítačová tomografie (CT) – jak probíhá vyšetření a jak se na něj připravit
Tato metoda sleduje fotonové záření způsobené hromaděním radioaktivně značené diagnostické látky (tzv. radiofarmaka) podané přímo do krve (většinou jde o glukózu). V místech postižených nádorovým onemocněním se radiofarmakum hromadí a je zde detekováno větší množství záření.
Vyšetření většinou vyžaduje 6 hodinové lačnění, ale je možné přijímat tekutiny. Po vyšetření je doporučeno hodně pít, aby se tělo od diagnostické látky očistilo.
V současnosti je PET kamera většinou kombinována s CT nebo MR přístrojem, který zajistí lepší rozlišovací schopnost – hovoříme o takzvaných hybridních přístrojích PET/CT a PET/MR.
- Přístroje PET/CT jsou dostupné ve všech komplexních onkologických centrech, přístroj PET/MR je k dispozici prozatím jen ve FN Brno a FN Plzeň.
- VIDEO: Pozitronová emisní tomografie (PET) – jak probíhá vyšetření a jak se na něj připravit
- Více informací o různých vyšetřovacích metodách najdete v sekci Vyšteřovací metody
Použití přípravků před kolonoskopií
Použití přípravků před kolonoskopií.pd
Použitípřípravků před kolonoskopií
Kolonoskopické vyšetření umožňuje lékaři prohlédnout celý vnitřek Vašeho tlustého střeva, od jeho nejspodnější části – konečníku přes celý tračník až k dolnímu konci tenkého střeva. Díky tomu může lékař pozorovat zánětlivou tkáň, patologické výrůstky, vředy, krvácení, svalové křeče či jiné abnormality.
Aby bylo vyšetření přesné a bezpečné, musí být před vyšetřením Vaše střevo řádně vyprázdněné. K tomu je nutné dodržovat určitá režimová opatření:
Konzultace s ošetřujícím lékařem
V případě, že užíváte léky na „ředění krve“ (antikoagulancia i antiagregancia: např.: Anopyrin, Apo-Tic, Aspirin Protect, Brilique, Efient, Eliquis, Godasal, Ibustrin, Pradaxa, Stacyl, Tagren, Trombex, Vasopirin, Warfarin, Vessel Due F, Xarelto, Zyllt) a/nebo léky na cukrovku (včetně inzulínu), poraďte se se svým lékařem, zda je nebo není nutné tyto léky před vyšetřením vysadit.
- 7 dní před vyšetřením
- Vysaďte léky, které obsahují železo – Ferretab Compositum, Ferro-Folgamma, Maltofer, Sorbifer Durules, Tardyferon (zbarvují stolici do černa, zvyšují její viskozitu a zhoršují možnost oplachu střeva).
- 3 dny před vyšetřením
- Vysaďte léky na léčbu průjmu, jako jsou Imodium, Loperon, kodeinové prášky.
Vynechte potraviny, které by mohly ve střevě zanechat hrubé zbytky, zrna nebo slupky (např. celozrnné pečivo, pečivo s mákem, skořicí, hroznové víno, kiwi, angrešt, rajčata, meloun, papriky, oříšky, kmín, neloupaná rýže, luštěniny atd.)
- Vhodné potraviny jsou mléčná rýže, jogurty, dětské výživy, bramborová kaše (bez slupek), do měkka uvařené těstoviny, pudingy, piškoty, bílé rohlíky, bílá veka, čajové sušenky, vývary (bez zeleniny a masa – případně rozmixované, můžete přidat nudle).
- Pokud jste diabetik, nezapomeňte si častěji měřit glykémii.
- Dodržujte pitný režim a vypijte alespoň 2 litry tekutin.
- 1 den před vyšetřením
- Celý den nepijte kávu nebo čaj s mlékem, mléčné nápoje, ovocné džusy s dužninou, perlivé a alkoholické nápoje.
Ráno můžete sníst lehkou snídani (např. čaj nebo instantní kávu bez mléka, jablečný džus, vodu, bílé nesypané pečivo, jogurt, přesnídávku).
Oběd pouze čirý vývar (tzn. bez masa, bez zeleniny, bez těstovin) nebo sladký čaj.
Večer pijte již pouze tekutiny, čaj nebo neperlivé čiré nápoje (barevně zbarvené nápoje mohou znesnadnit vyšetření).
V den vyšetření přijďte na lačno, pití čirých tekutin ukončete 3-4 hod před vyšetřením!
Kvůli častějším vodnatým stolicím může kůže kolem konečníku zčervenat a být bolestivá. Ochránit ji můžete aplikací ochranného krému/masti (např. Bepanthen krém, Infadolan mast, Sudocrem).
Pokud užíváte hormonální antikoncepční pilulky, nemusí být kvůli přípravě střeva dostatečně účinné. Následujících 7 dní se doporučuje používat i bariérovou metodu antikoncepce (prezervativ). Ohledně užívání dalších léků se poraďte s lékařem nebo lékárníkem.
DODRŽTE PŘESNĚ POKYNY PŘÍPRAVY PŘED VYŠETŘENÍM, ABY BYLO VAŠE STŘEVO ZCELA ČISTÉ A LÉKAŘ HO MOHL DOBŘE PROHLÉDNOUT!
Dodržíte-li přesně pokyny přípravy
- Vaše střevo bude čisté
- Střevo je pro lékaře přehledné a snadněji nalezne i malé polypy, které mohou znamenat předstupeň zhoubného nádoru
- Lékař může polypy hned odstranit
- Nemusíte přípravu či celé vyšetření v krátké době opakovat
Nedodržíte-li přesně pokyny přípravy
- Vaše střevo nebude čisté
- Lékař nevidí vše a může tak přehlédnout některé změny ve Vašem tlustém střevě
- Existuje riziko, že budete muset přípravu i kolonoskopii v krátké době opakovat
- Průběh kolonoskopie se může prodloužit
NAČASOVÁNÍ VYPITÍ VYPRAZDŇOVACÍHO ROZTOKU JE NUTNÉ PŘIZPŮSOBIT TERMÍNU KOLONOSKOPICKÉHO VYŠETŘENÍ!
Dělený režim přípravy (tzn. rozdělení přípravy na večerní a ranní dávku) zvyšuje kvalitu střevní přípravy.
- Doba mezi požitím ranní dávky a kolonoskopie by neměla být delší než 4 hodiny.
- Nedělený režim přípravy lze aplikovat: a/ u ranních kolonoskopií, kdy je celá dávka laxativa užita odpoledne den před vyšetřením nebo b/ u odpoledních kolonoskopií, kdy je celá dávka laxativa užita ráno v den kolonoskopie.
- Zlepšení tolerability:
- Užití nízkoobjemového laxativa a dělený režim přípravy
- Vychlazení roztoku
- Pití laxativa brčkem
- Ochucení citrónem
- Časté otázky:
- Mám onemocnění srdce/ledvin a lékař mi doporučil omezit příjem tekutin.
- Příprava střeva před kolonoskopií nezatěžuje srdečně-cévní systém ani ledviny*, přesto se obraťte na svého ošetřujícího lékaře, zda není nutné přípravnou dietu před kolonoskopií upravit.
*Výjimku tvoří případy, kdy pacient trpí srdečním selháváním (NYHA III – IV), případně má velice omezenou funkci ledvin. U těchto skupin pacientů je potřebná příprava na kolonoskopii pod lékařským dohledem.
Mám diabetes a bojím se, že budu mít hypoglykémii.
Možná budete muset upravit dávky svých léků, které užíváte k léčbě cukrovky. Pokud si nejste jisti nebo máte obavy s užíváním svých léků na cukrovku, obraťte se na svého diabetologa. Je lepší si naplánovat vyšetření na dopolední hodiny, abyste mohli pokračovat v užívání Vašich léků co nejdříve.
Den před vyšetřením si měřte glykémii před každým jídlem, před spaním a kdykoli budete pociťovat příznaky vysoké nebo nízké hladiny cukru v krvi.
I ve Vašem případě je nutné jíst bezezbytkovou stravu, aby následně došlo k dostatečnému vyprázdnění střeva. Sledujte obsah sacharidů v potravinách/tekutinách, které konzumujete.
- Které léky si můžu vzít?
- Běžnou a dlouhodobou medikaci (léky na tlak, cholesterol…) nevysazovat.
- FORTRANS
Balení přípravku Fortrans obsahuje 4 sáčky s práškem. Obsah každého sáčku rozpusťte v 1 litru tekutiny (voda, čaj, džus) a popíjejte rychlostí 1 litr během 1 hodiny.
Účinek roztoku se dostaví během 1 hodiny. Chuť roztoku můžete zpříjemnit vychlazením, ochucením citrónem.
Pokud se Vám i přesto nepodaří dosáhnout dostatečné přípravy (vylučování čiré tekutiny), oznamte to sestře a lékaři před vyšetřením.
Začátek popíjení roztoku přizpůsobte termínu vyšetření:
o Nedělená příprava:
Termín vyšetření v ranních hodinách: vypijte 4 litry roztoku v odpoledních a večerních hodinách den před vyšetřením. Pokud jste diabetik, začněte přípravu dříve – od 14 hodiny.
Termín vyšetření odpoledne: 4 litry roztoku vypijte v ranních hodinách v den vyšetření. Tak aby přípravek byl dopit nejdříve 6 a nejpozději 4 hodiny před vyšetřením.
o Dělená příprava:
Termín vyšetření v poledne: 2 litry vypijte ve večerních hodinách, 2 litry roztoku brzy ráno. Tak aby přípravek byl dopit nejdříve 6 a nejpozději 4 hodiny před vyšetřením.
MOVIPREP
Balení přípravku Moviprep obsahuje 4 sáčky s práškem – 2 větší sáčky A a 2 menší sáčky B.
Příprava laxativa: obsah 1 sáčku A a 1 sáčku B rozpusťte (až do úplného rozpuštění) spolu v 1 litru vody a popíjejte v průběhu 1 až 2 hodin. K tomuto roztoku vypijte ještě další 0,5 litru tekutin (voda, ovocný džus (průhledný, bez dužiny) nebo čaj).
Roztok lze užít dvěma způsoby:
o Dělená příprava: večer před vyšetřením vypijte 1 litr laxativa a k němu 0,5 litru dalších tekutin. Brzy ráno v den vyšetření nařeďte další 1 litr laxativa a k němu vypijte dalších 0,5 litru tekutin, tak aby se přípravou skončilo nejdříve 6 a nejpozději 4 hodiny před vyšetřením.
o Nedělená příprava: obě dávky laxativa se podají večer před kolposkopií. Tzn. vypijte 1 litr laxativa + 0,5 litru dalších tekutin, poté nařeďte další 1 litr laxativa a k němu vypijte dalších 0,5 litru tekutin.
PICOPREP
Balení přípravku Picoprep obsahuje 2 sáčky s práškem. Obsah 1 sáčku rozpusťte v šálku vody (cca 150 ml) a míchejte 2 až 3 minuty až do vzniku bílé, zakalené tekutiny se slabou pomerančovou vůní. Pokud by se roztok při přípravě zahřál, je nutné před vypitím počkat, dokud nevychladne.
Roztok lze užít dvěma způsoby:
o Dělená příprava: obsah jednoho rozpuštěného sáčku vypijte 10 až 18 hodin před výkonem a k tomu vypijte nejméně 1250 ml čirých tekutin (voda, ovocné šťávy bez dužiny, čaj). Druhý rozpuštěný sáček vypijte 4 až 6 hodin před výkonem a k tomu vypijte nejméně 750ml čirých tekutin.
CLENSIA
Balení přípravku Clensia obsahuje 8 sáčků pro jedno ošetření (4 sáčky A – velké + 4 sáčky B – malé). Vysypte spolu obsah 2 sáčků A a 2 sáčků B do vhodné nádoby.
Přidejte 1 litr vody do nádoby s práškem a míchejte, dokud se nerozpustí veškerý prášek. Po rozpuštění může být roztok uchován (v uzavřené nádobě) při teplotě do 25°C, až do doby zahájení přípravy střev.
Roztok se může také uchovávat v ledničce.
Roztok lze užít dvěma způsoby:
o Dělená příprava: jeden litr roztoku vypijte večer před vyšetřením a druhý litr roztoku brzy ráno v den vyšetření.
Pití projímavého roztoku doporučujeme ukončit 3-4 hodiny před stanoveným časem vyšetření. Roztok vypijte v průběhu 1 až 1,5 hodiny. Snažte se vypít 250 ml každých 15-20 minut. V průběhu pití projímavých roztoků vypijte ještě minimálně 1 litr čirých tekutin (= tzn. ke každému litru projímavého roztoku minimálně 500 ml vody).
o Nedělená příprava: večer před vyšetřením vypijte 2 litry roztoku. 1 litr roztoku vypijte v průběhu 1 až 1,5 hodiny. Snažte se vypít 250ml každých 15-20 minut. Po odpočinku 1-2 h vypijte druhý litr roztoku. V průběhu pití projímavých roztoků vypijte ještě minimálně 1 l čirých tekutin (= tzn. ke každému litru projímavého roztoku minimálně 500 ml vody).
EZICLEN
Balení přípravku Eziclen obsahuje 2 lahve s tekutinou. Před užitím obsah 1 lahve nalijte do přiložené odměrky a doplňte vodou nebo jiným vhodným nápojem po rysku, tak aby byl celkový objem 0,5 litru.
K tomu musí následovat vypití dalšího 1 litru vody nebo jiné čiré tekutiny (voda, ovocné šťávy bez dužiny, čaj) v průběhu následujících 2 hodin, aby se předešlo pocitu žízně a vzniku dehydratace.
Stejný postup se opakuje s druhou lahví.
Roztok lze užít dvěma způsoby:
o Dělená příprava: večer před zákrokem obsah 1 lahve přípravku Eziclen nalijte do přiložené odměrky a doplňte po rysku vodou na objem 0,5 litru. Poté je nutné vypít v průběhu 2 hodin přibližně 1 litr vhodné tekutiny.
Brzy ráno v den zákroku (10 až 12 hodin po večerní dávce) se postup opakuje: obsah 1 lahve přípravku nalijte do přiložené odměrky a doplňte po rysku vodou. Poté je opět nutné vypít v průběhu 2 hodin přibližně 1 litr vhodné tekutiny. S přípravou se musí skončit nejdříve 6 a nejpozději 4 hodiny před vyšetřením.
o Nedělená příprava: v podvečer před zákrokem (např. 18:00) užijte naředěný obsah 1 lahve přípravku Eziclen. V průběhu následujících 2 hodin je nutné doplnit 1 litr tekutin.
Přibližně 2 hodiny od zahájení první dávky (např. 20:00) se postup opakuje: obsah 1 lahve přípravku se nalijte do přiložené odměrky a doplňte po rysku.
Poté je opět nutné vypít v průběhu 2 hodin přibližně 1 litr vhodné tekutiny.
CITRAFLEET
Balení přípravku Citrafleet obsahuje 2 sáčky. Obsah 1 sáčku rozpusťte v šálku vody (cca 150 ml) a míchejte 2 až 3 minuty. Výsledný roztok bude zakalený.
Roztok lze užít dvěma způsoby:
o Dělená příprava: večer před zákrokem se užije 1 sáček rozpuštěný ve vodě. Po 10 minutách po užití sáčku vypít přibližně 1,5-2 litry čirých tekutin (v množství přibližně 250-400 ml/h).
Brzy ráno v den zákroku vypít 2. sáček. Po 10 minutách po užití sáčku vypít přibližně 1,5-2 litry čirých tekutin (v množství přibližně 250-400 ml/h).
o Nedělená příprava: večer před zákrokem užít oba sáčky, tak aby byly mezi sebou s odstupem nejméně 5 hodin. Ke každému sáčku vypít 1,5 – 2 litry čirých tekutin (v množství přibližně 250-400 ml/h).
Materiál byl zpracován dle nejlepšího svědomí autorů (farmaceuti UL IKEM) a bez nároku na úplnost.