Arytmie srdce jsou poruchy srdečního rytmu. Může se jednat o vážnou nemoc srdce.
Příčiny srdeční arytmie
Vznik srdeční arytmie někdy odkazuje na různé nemoci, ať už na záněty srdečního svalu, ischemickou chorobu srdeční nebo třeba srdeční selhání, kardiomyopatii, chyby srdce, záněty srdečního svalu nebo osrdečníku.
Důvodem však také mohou být nevyrovnané hodnoty látek jako je hořčík nebo draslík. Tyto arytmie vznikají i jako vedlejší příznak užívání některých léků. Může se také jednat o léčbu osob s citlivou nervovou soustavou.
V některých případech se však bohužel nepodaří najít příčinu, proč arytmie nastala.
Druhy arytmie srdce
Arytmie lze rozdělit i podle frekvence srdeční akce – na akce s nižší frekvencí (méně než 60 tepů/minutu, bradyarytmie) a s frekvencí vyšší (více než 100 tepů/minutu, tachyarytmie). Dalšími druhy jsou fibrilace – nekoordinované pohyby srdce.
Nepravidelnému stahování stěn předsíní srdce se říká fibrilace předsíní a nepravidelné chvění svalových vláken srdce má název fibrilace komor. Pravidelné srdeční stahy a rychlé kmitání – flutter, zatímco předčasnému srdečnímu stahu se říká extrasystola.
Pokud se mluví o benigní arytmii, jedná se o problém, který nemusí způsobovat velké těžkosti nebo ohrožení života.
Léčba arytmie srdce
Celý způsob léčby je závislý na druhu postižení srdečního svalu a na souvislostech k ostatním onemocněním. Většinou je k dispozici nabídka léčiv podle druhu arytmie.
Pokud hrozí srdeční zástava, používá se elektrická defibrilace.
Srdeční rytmus může být také udáván kardiostimulátorem. V případě akutní arytmie se využívá dočasně a přístroj je umístěn mimo tělo pacienta. Do oblasti pod klíční kostí se implantuje kardiostimulátor v případě potřeby trvalé kardiostimulace.
Dále je zapotřebí dodržovat stejná pravidla jako při prevenci, brát předepsané léky a sledovat případné zhoršení zdravotního stavu.
Prevence arytmie srdce
Člověk by měl preventivně pečovat o kardiovaskulární systém, dodržovat zdravý životní styl a v případě potřeby jsou nutná i další dietní opatření. Je tím myšleno například snížení váhy (u obézních osob) nebo omezení solení.
Zdroj: http://www.zdrav.cz/modules.php?op=modload&name=News&file=article&sid=24, Srdeční arytmie – příznaky a léčba https://cs.wikipedia.org/wiki/Srde%C4%8Dn%C3%AD_arytmie
Další informace najdete v článcích
Lesklokorka lesklá – houba reishi. Co říkají o reishi odborníci? 108 odkazů
Poruchy srdečního rytmu | Nemocnice České Budějovice a.s
- Chirurgická léčba poruch srdečního rytmu:
- Co je to arytmie?
- Obecně lze říci, že se jedná se o poruchu srdečního rytmu, kdy elektrické impulsy, které za normálních okolností vznikají a šíří se pouze v určitých místech srdce (převodní systém srdeční) a zodpovídají za přiměřenou a koordinovanou srdeční akci, neplní tuto svoji základní funkci a následkem pak je příliš rychlá, příliš pomalá nebo nepravidelná srdeční akce.
- Nejčastější typy arytmií vyžadující léčbu:
Fibrilace síní: je jednou z nejčastějších forem tachykardie, jejímž podkladem je vznik mnohočetných ložisek krouživých vzruchů ve svalovině srdečních síní. Její výskyt roste s věkem. Tato arytmie je charakterizována velmi rychlou (350 – 600 stahů za minutu) nekoordinovanou akcí srdečních síní, která je spojena se zhoršením jejich mechanické funkce (síně pravidelně nepumpují krev do srdečních komor), krev v nich stagnuje, což přináší riziko tvorby krevních sraženin (trombů) a nebezpečí jejich uvolnění a zanesení krevním proudem do plic, mozku a dalších orgánů (embolie). Proto je nutné při této arytmii užívat léky omezující krevní srážení. Dále může zejména nekontrolovaná FS vést k oslabení srdce a následnému srdečnímu selhání.
Obvyklé příznaky (symptomy) této arytmie jsou pocity „bušení“ srdce (tzv. palpitace), bolest na hrudi, dušnost, únava, závratě, přechodné stavy zmatenosti. Naopak někteří pacienti mohou být zcela bez obtíží. Výskyt příznaků závisí na frekvenci a pravidelnosti akce srdečních komor, trvání arytmie, přítomnosti srdečního onemocnění a individuální vnímavosti pacienta.
Fibrilace síní může být záchvatovitá (paroxysmální), která trvá minuty až hodiny a spontánně končí do 48 hodin, perzistentní (přetrvávající, nekončí spontánně) nebo permanentní (chronická), která přetrvává i přes snahy o kardioverzi (nastolení správného rytmu léky nebo elektrickým výbojem) a udržení správného srdečního rytmu medikamenty (antiarytmika).
Flutter síní: je velmi podobný fibrilaci síní a v některých případech mohou obě formy arytmie vzájemně přecházet. Typický flutter vzniká na podkladě krouživého pohybu vzruchu v pravé srdeční síni. Síňová aktivita je pomalejší (220 – 350/minutu) a pravidelnější než v případě fibrilace síní, převod na srdeční komory je blokován v různém poměru.
Jaké jsou příčiny vzniku srdečních arytmií?
Poruchy srdečního rytmu mohou být vyvolány strukturálním (organickým) onemocněním srdce (např.
chlopenní vady, ischemická choroba srdeční – infarkt myokardu, kardiomyopatie, vrozené srdeční vady), ale příčina může být také funkční, související se změnami vnitřního prostředí organismu (minerálová dysbalance, poruchy acidobazické rovnováhy), hormonální poruchy (onemocnění štítné žlázy, nadledvinek, slinivky břišní – diabetes), ale také se na vzniku arytmií může podílet neléčený vysoký krevní tlak, stres, užívání nikotinu, alkoholu, kofeinu, drog a některých typů léků. Mezi další rizikové faktory patří věk, genetická zátěž a obezita.
Jaké jsou příznaky arytmií?
Projevy arytmií jsou velmi individuální s ohledem na typ arytmie a vnímavost pacienta. V některých případech mohou být zcela bez příznaků a diagnóza je pak stanovena náhodně při běžné lékařské kontrole. Častěji však abnormální srdeční rytmus zapříčiňuje více či méně nápadné příznaky, mezi něž patří:
- pocity „bušení“, „přeskakování“, rychlý běh srdce (tzv. palpitace)
- pocit „chvění“ v hrudníku
- pomalý běh srdce
- bolest na hrudi
- dušnost (pocit krátkého dechu)
- únava, slabost
- závratě, mdloby, stavy krátkého bezvědomí (tzv. synkopy)
- přechodné stavy zmatenosti
Výrazné příznaky nemusejí vždy znamenat vážný problém. Jsou pacienti, kteří citlivě vnímají nezávažnou arytmii, zatímco jiní nemají žádné příznaky i v případě život ohrožující arytmie.
- Jak se léčí srdeční arytmie?
- Rozhodnutí o léčbě konkrétní arytmie je vždy přísně individuální a řídí se především přítomností příznaků, rizikem vzniku mnohem závažnější arytmie, možností vzniku komplikací a dále tím, zda je přítomno organické (strukturální) postižení srdce.
- Obecně lze léčbu arytmíí rozdělit do několika skupin, často se jednotlivé metody vzájemně kombinují a doplňují.
Farmakoterapie: léčba tzv. antiarytmiky (např. beta – blokátory, blokátory vápníkových kanálů, propafenon, amiodaron). Jedná se o různé skupiny léků, jejichž cílem je co nejvíce omezit výskyt epizod arytmie, popřípadě ovlivnit srdeční frekvenci.
- Katetrizační ablace: je v současné době nejpoužívanější způsobem léčby tachyarytmií, zejména těch, které nereagují na podávání antiarytmik.
- Chirurgická léčba arytmií: vzhledem k postupnému rozvoji katetrizačních ablačních technik je v současnosti chirurgická léčba arytmií omezena na léčbu fibrilace (flutteru) síní, ve vybraných případech na léčbu komorových tachyarytmií (při současném strukturním postižení srdce) nebo při selhání katetrizačních technik.
- Chirurgická léčba arytmií:
- MAZE procedura: U pacientů s fibrilací (flutterem) síní (FS) indikovaných ke kardiochirurgickému výkonu kvůli jinému onemocnění srdce (ischemická choroba srdeční, nedomykavost nebo zúžení srdečních chlopní) je možné provést současně s operací na věnčitých tepnách (bypass) nebo srdečních chlopních (plastika, náhrada chlopně) chirurgický výkon, jehož cílem je nastolení správného srdečního rytmu a obnovení mechanické funkce srdečních síní.
Tato operace se nazývá MAZE procedura a navrhl ji koncem 80. let 20. století Dr. James Cox. Od té doby byla metoda opakovaně modifikována. Její princip spočívá v provedení přesně definovaných transmurálních (procházejících celou stěnou) chirurgických „řezů“ (tzv.
lineární ablační léze), v srdečních síních (endokardiálně), na povrchu srdce (epikardiálně), nebo kombinovaně. Současné ablační schéma vychází z konceptu izolace plicních žil a fragmentace levé síně, často je současně sneseno nebo přešito ouško levé síně jako nejčastější místo vzniku nitrosrdečních trombů.
Vzhledem k tomu, že systém „řezů“ odpovídal principu bludiště, nazývá se metoda MAZE (angl. bludiště). Důsledkem chirurgického výkonu je vytvoření elektricky nevodivé jizevnaté tkáně, která zamezí šíření krouživých (reentry) vzruchů, jež jsou podkladem FS.
Systém lézí tak má zajistit, že vzruch prochází ze sinoatriálního uzlu jedinou možnou cestou k uzlu atrioventrikulárnímu a současně se dostává do slepých ramen. V současné době existuje několik modifikací této chirurgické techniky a pro vytvoření transmurálních lineárních lézí je možné použít sofistikované přístroje a různé druhy energie.
Využití hypotermického zdroje (např. argon) se nazývá kryoablace, hypertermickým zdrojem pak může být radiofrekvenční, mikrovlnná, laserová a vysokofrekvenční ultrazvuková energie. Vlastní kardiochirurgický výkon je prodloužen o přibližně 10 – 20 minut.

Operaci MAZE lze provést také z pravostranné minitorakotomie. Jedná se o minimálně invazivní výkon, který se provádí z malého chirurgického řezu na pravé straně hrudníku. Tímto přístupem lze provést MAZE proceduru kryoablace, navíc lze odstranit ouško levé síně, které bývá často zdrojem krevních sraženin – trombů, s rizikem embolizace.
Další možností léčby fibrilace síní je tzv. endoMAZE procedura, která byla na našem pracovišti zavedena v roce 2010. Jedná se o izolované výkony na srdci prováděny pro fibrilaci síní, které se kompletně provádí endoskopickou metodou.
Není tedy zapotřebí sternotomie (roztětí hrudní kosti), pacient má pouze tři 1-2 cm dlouhé rány na pravé a levé straně hrudníku.
Tato metoda při zachování srovnatelných výsledků jako klasická MAZE procedura přináší pacientům větší komfort, menší pooperační bolestivost ran, nižší výskyt ranných komplikací (infekce, nezhojení) a nesrovnatelně lepší kosmetický výsledek. (viz Miniinvazivní metody)
Naše výsledky s cryoMAZE procedurou:
Po provedené MAZE proceduře je pacient přechodně antikoagulován 1 – 3 měsíce, další postup se řídí podle srdečního rytmu. Úspěšný výkon následně zlepší celkovou funkci srdce a umožní vysadit léky omezující srážení krve.
Celková úspěšnost cryoMAZE léčby (12 měsíců po operaci) je na našem pracovišti 72%. U permanentní FS je to 69%, u paroxysmální (perzistentní) FS 87,5% a v kombinaci s výkonem na mitrální chlopni pak 79%.
Tyto výsledky jsou srovnatelné s jinými centry v ČR a ve světě.
Diagnózu jsem si našla sama: dysautonomie
Má cesta k diagnóze chronického onemocnění byla velmi dlouhá a složitá. Zpětně si uvědomuji, že zdravotní problémy začaly pozvolna a velmi brzy. Na základní škole jsem doma několikrát omdlela, v páté třídě jsem si začala stěžovat na bolesti u srdce. V tělesné výchově jsem byla vysílená dříve než ostatní, tepovou frekvenci jsem měla tak vysokou, že jsem se nemohla ani nadechnout.
Maminka mě tehdy vzala k praktické lékařce. Ta si ovšem dlouhou dobu myslela, že bolesti na hrudi jsou od páteře, protože jsem vysoká a velmi rychle jsem v tu dobu rostla. Později jsem byla odeslána na dětskou kardiologii, kde ale lékař mou abnormálně vysokou srdeční frekvenci sváděl na stres a spoustu jiných věcí.
Diagnostikoval pouze mírnou srdeční vadu, která ale po pár letech sama vymizela.
Pochopila jsem, že k diagnóze se jen tak nedostanu
Ze sedmé třídy jsem odešla na víceleté jazykové gymnázium, kde jsem byla později z tělocviku uvolněna úplně. Problémy ovšem přetrvávaly a v posledních dvou letech na gymnáziu se můj zdravotní stav ještě zhoršil. Vysokou tepovou frekvenci jsem měla prakticky neustále. Těžko jsem mohla vyjít do schodů.
Měla jsem chřipkové stavy, bolely mě svaly i klouby. Byla jsem extrémně vysílená, ať jsem spala jakkoliv dlouho. Po příchodu ze školy jsem většinou usnula. Rána byla velmi náročná, nebyla jsem schopna vstát z postele. Měla jsem velmi nízký tlak, před očima se mi dělaly mžitky a točila se mi hlava.
Tepová frekvence byla ještě vyšší než obvykle a podlamovaly se mi nohy.
Na gymnáziu jsem byla často nemocná. Prodělala jsem těžký zápal plic a sebemenší viróza měla velmi těžký průběh. Fyzicky jsem byla naprosto vysílená a po každé nemoci se symptomy zhoršovaly. V maturitním ročníku jsem měla problém ve škole vůbec vydržet sedět. Jsem ráda, že jsem byla schopna vůbec dojít k maturitě.
V té době jsem navštívila mnoho lékařů a absolvovala nespočet vyšetření: magnetickou rezonanci a CT, sonografii, EKG, EEG, EMG, krevní testy, ale nikdo si se mnou nevěděl rady. Abnormálně rychlá tepová frekvence byla vlastně tím jediným, co bylo ve výsledcích pro lékaře hmatatelné.
Pamatuji si, že ve svých prvních výsledcích z 24 hodinového měření jsem měla průměrnou frekvenci při běžné denní aktivitě mezi 110-150 tepy za minutu. Pro srovnání: u zdravého člověka bývá mezi 70-80 tepy. Všichni lékaři opět sváděli problémy na stres ze studia na náročném gymnáziu.
Byla jsem si jistá, že to tak není. Nejsem typ člověka, který se stresuje kvůli malichernostem a studiu se věnuji velmi ráda. Vystřídala jsem mnoho kardiologů, vyzkoušela nespočet léků na snížení tepové frekvence. Vše bez úspěchu. Navíc většina léků měla nechtěné vedlejší účinky.
V průběhu středoškolského studia jsem pochopila, že se ke správné diagnóze jen tak nedostanu. Začala jsem tedy hledat odpověď sama, hlavně na internetu. Na sociálních sítích jsem kontaktovala pacienty s podobnými symptomy, především ve Velké Británii a v USA.
Poté jsem se spojila se specializovanými klinikami v USA. Také jsem byla na konzultacích v IKEM.
Svůj problém jsem po mnoha letech hledání opravdu identifikovala, nyní již mohu říci, že úspěšně: moje diagnóza se jmenuje nepřiměřená sinusová tachykardie, inappropriate sinus tachycardia (IST) a jde o jednu z forem dysautonomie.
Když jsem poprvé na IST na internetu narazila a přečetla si symptomy, mému stavu odpovídaly úplně všechny. Možná jsem v tu chvíli ani sama nevěřila, že bych mohla opravdu diagnózu objevit tímto způsobem. Mnohá další vyšetření ji však potvrdila. Vím také, že nejsem jediná, kdo na diagnózu takto přišel.
V době, kdy jsem odhalila svou diagnózu jsem také našla svého nynějšího kardiologa. Vlastně jako první specialista byl ochoten přijmout můj názor, mé rady a otevřeně o nich diskutovat. A právě za ním jsem přišla s výsledkem svého dlouhého hledání.
Diagnostika mého je onemocnění vlastně velmi jednoduchá: základním kritériem je vysoká klidová tepová frekvence přes 100 tepů za minutu a průměrná tepová frekvence za 24 hodin vyšší než 90 tepů za minutu.
Pokud lékař vyloučí všechny možnosti, které by mohly nepřiměřeně rychlou tepovou frekvenci způsobovat (například štítná žláza), jedná se s největší pravděpodobností o poruchu autonomního nervového systému.
Má srdeční frekvence stoupá nepřiměřeně rychle k aktivitě, kterou vykonávám. Také se velmi rychle zvyšuje při vstávání z polohy z vleže nebo vsedě. Když se postavím, zvýší se mi tepová frekvence z 80 třeba na 140.
Toto nepřiměřené zvýšení při změně polohy je diagnostickým kritériem pro IST. Velmi podobné příznaky má ovšem také další porucha autonomního nervového systému – syndrom posturální ortostatické tachykardie.
K diagnostice těchto dvou chorob se často používá test na nakloněné rovině.
Později mi byla nasazena velmi dobrá medikace, inhibitor sinusového uzlu, který působí pouze na snižování tepové frekvence a neovlivňuje krevní tlak, což mnoho léků na snížení frekvence dělá. Tento lék je v posledních letech v USA cílem dalšího výzkumu a ukazuje se, že je ideální volbou pro pacienty s touto formou dysautonomie.
Z dostupných zahraničních zdrojů jsem také zjistila, že u pacientů s dysautonomií velmi dobře funguje časté intravenózní podání fyziologického roztoku, který zvýší krevní objem a krevní tlak a na pár desítek hodin zmírní symptomy. U nás s tím bohužel nemá nikdo zkušenosti a získat přístup k této formě terapie bylo velmi náročné. Díky mému kardiologovi a mé nynější neuroložce se mi to však podařilo a mám k infuzím pravidelný přístup.
Našla jsem lékaře, který moji nemoc zná
Dlouho jsem hledala specialistu, který by se mým případem zabýval komplexně. Někoho, s kým bych mohla probrat ostatní symptomy dysautonomie a na koho bych se mohla kdykoliv obrátit.
Kardiolog v mém případě řeší, zcela logicky, srdeční frekvenci a krevní tlak. Navštívila jsem mnoho dalších specialistů, kteří však nad mým případem mávli rukou.
Nikdo z nich o dysautonomii nikdy neslyšel, takže si nebyli schopni dát jednotlivé symptomy do souvislostí.
V posledním roce jsem se úplnou náhodou seznámila se svou nynější neuroložkou, která je velmi dobře informovaná o dysautonomii. Ví o všem, co s poruchou autonomního nervového systému souvisí a je schopna mezi jednotlivými problémy najít souvislosti. Po více než šesti letech mám s kým prodiskutovat otázky, o kterých jsem dlouhá léta v České republice neměla s kým mluvit.
Život s nemocí je týmová hra
Jsem optimista, mám ráda humor a umím si ze sebe udělat legraci. Mám úžasnou rodinu a štěstí na přátele i lidi, které potkávám. Bez nich by to nešlo. Chronická nemoc je týmová hra, ostatní prostě potřebujete.
Užívám si každý den naplno. Mám radost z malých věcí. Vážím si milého chování druhých. Pomoc neberu jako samozřejmost a ráda lidem děkuji. Myslím si, že v dnešní době si lidé často stěžují na věci, které jsou špatně, ale málokdo umí pochválit.
Mnoho zdravotníků mi říkalo, že kdybych se chovala u lékařů hystericky, možná bych se pomoci dočkala mnohem dříve. Když do ordinace vejdu s úsměvem a chci si v klidu o svých problémech promluvit a eventuálně společně najít cestu, působím dojmem, že mi nic není. Považuji to za velký problém především pro ženy. Ve zdravotnictví se na ně hledí jako na přecitlivělé a často nejsou brány vážně.
Jsem mladá, studuji dvě vysoké školy, přednáším, tlumočím, mám nespočet zájmů, momentálně žiji v zahraničí, jsem zapojena do mnoha našich i zahraničních projektů, ráda cestuji, mám ráda společnost, ráda trávím čas s přáteli, vypadám zdravě.
Denně ale funguji se symptomy, které se projevují v různé intenzitě a nemoc mě limituje při běžných denních aktivitách.
Můj stav by se dal přirovnat k silné chřipce, u které ještě nepřetržitě běháte, musíte plně fungovat, chodit do práce nebo do školy a víte, že už se jí nikdy nezbavíte.
Jsem extrémně unavená, mám velmi málo energie. Musím pečlivě organizovat každý den. Nevydržím stát déle než pár minut. Pěšky jsem schopna ujít pouze krátké vzdálenosti. Kopcovitý terén a delší trasy jsou obtížné, většinou nemožné.
Zejména když chci vstát, mám prekolapsové stavy: třesou se mi končetiny, mám mžitky před očima a neostré vidění, přepadá mě fyzická slabost.
Také mívám hypoglykémie a mnoho dalších symptomů – bolesti svalů, kloubů, bolesti na hrudi (kterými to vlastně celé začalo), nepřiměřeně rychlou tepovou frekvenci, nízký krevní tlak, poruchy termoregulace (nejsem schopna pobytu v horkém, vytopeném nebo vydýchaném prostředí), bolesti hlavy, gastrointestinální symptomy, nevolnosti, oslabený imunitní systém, nevysvětlitelné alergické reakce, citlivost periferních nervů. Nedávno mi byla diagnostikovaná také histaminová intolerance. Momentálně také čekám na výsledky revmatologického vyšetření. Ráda bych zjistila, z čeho pochází mé silné bolesti. Je pravděpodobné, že mám další přidružené diagnózy, které jsou u dysautonomie časté. V plánu mám také genetické vyšetření.
Pevně věřím, že v následujících letech se v České republice zvýší povědomí o poruchách autonomního nervového systému jak ve společnosti, tak především mezi lékaři. Pacienti potřebují včasnou diagnózu. Fungovat s problémem, který nemůžeme nijak pojmenovat, je náročné.
Je to nekonečný boj s nepochopením, s úřady, které nemají odpovídající tabulky a se společností, ve které ještě stále panuje zažitá stereotypní představa, jak by měl člověk s handicapem vypadat.
Nyní studuji ve Francii a s těmito předsudky se vůbec nesetkávám, lidé se tady na to dívají úplně jinak, berou to naprosto přirozeně.
Momentálně jsem v České republice s dysautonomií zřejmě jediná – je tedy jen na mě, abych o situaci otevřeně mluvila, aby v budoucnu mohlo dojít ke změně. A dělám to velmi ráda. Byla bych vděčná, kdyby se nás v budoucnu našlo víc.
Ráda bych založila pacientskou organizaci, která by pomáhala hájit zájmy pacientů a zajistila rychlejší přístup k možnostem, jak symptomy mírnit. Doposud jsem si všechny informace musela najít sama a s výsledkem přijít za lékaři.
To je časově náročné a vyčerpávající.
U nás je obrovský nedostatek informací a prakticky neexistují žádné zdroje v českém jazyce. Myslím také, že dysautonomie je v České republice velmi poddiagnostikovaná.
S nějakou formou tohoto onemocnění bude zřejmě žít mnoho lidí, kteří ale nemohou najít správného lékaře a tím pádem o své diagnóze nevědí.
V USA je tato nemoc diagnostikována častěji a možnosti péče o pacienty jsou úplně jiné: existují centra pro poruchy autonomní nervové soustavy, speciálně strukturované cvičební programy přímo pro pacienty s dysautonomií, inkluzivní jóga pro osoby se sníženou mobilitou.
Pacienti mají nárok na domácí péči, kompenzační pomůcky. Mnozí mají také asistenčního psa, který mimo jiné dokáže upozornit na pokles krevního tlaku, cukru nebo zvýšení tepové frekvence a může tak zabránit kolapsům. Věřím, že v budoucnu se léčebné možnosti rozšíří i u nás.
Většina pacientů s dysautonomií jsou ženy a příběhy, jako je ten můj, jsou mezi nimi časté. V průměru to trvá 6 let, než se dostanou ke správné diagnóze. Jsem všem v ČAVO vděčná za příležitost o své diagnóze mluvit. Věřím, že mé symptomy budou někomu povědomé a navedou ho na správnou cestu.
Adéla Odrihocká
Poruchy rytmu
Uvědomujete si, že vám srdce v hrudi neustále „ťuká“? Nejspíš ne. Za normálních okolností o něm ani nevíme. Jeho zrychlené pohyby si uvědomujeme při námaze nebo při rozčilení. Je to normální. Zrychlení nebo nepravidelnosti v srdečním rytmu ale mohou být i známkou nemoci.
Co všechno přitom můžete cítit:
- krátkodobou nepravidelnost tepu,
- „přeskočení“,
- pocit krátkodobého zastavení,
- rychlé pravidelné bušení,
- rychlé nepravidelné bušení.
Rychle nebo pomalu
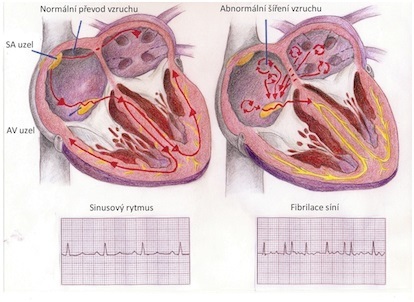
Normální srdeční akce se pohybuje v rozmezí 60–100 úderů za minutu. Při poruše tvorby nebo vedení vzruchů v srdci, tzv. arytmii, může srdce běžet příliš rychle (tachykardie) nebo příliš pomalu (bradykardie).
V prvním případě se stane místem tvorby rychlých elektrických vzruchů jakákoliv malá část svaloviny síní nebo komor nebo elektrický impulz krouží v různě velké oblasti srdce kolem dokola a aktivuje okolní svalovinu. V druhém případě se vzruch v sinoatriálním (SA) uzlu tvoří pomalu nebo je porušeno jeho vedení přes síňokomorový (AV) uzel do komor.
Pochází-li rychlý rytmus ze svaloviny síní nebo oblasti síňokomorového (AV) uzlu, označuje se arytmie jako supraventrikulární. Je-li místem vzniku arytmie svalovina komor, označuje se jako arytmie komorová.
Rozlišení typu arytmie je možné na základě EKG vyšetření.
Jsou nebezpečné?
Většina arytmií je neškodná. Některé však mohou být nebezpečné nebo přímo život ohrožující. Srdce při nich není schopno přečerpávat dostatečné množství krve. Nedostatečný krevní oběh způsobí poškození vlastního srdce, mozku nebo dalších orgánů.
K častým typům arytmie patří fibrilace síní. Příčinou je vznik vzruchu mimo sinoatriální (SA) uzel nebo jeho kroužení po síních. Dochází při ní k nekontrolovanému chvění srdečních síní. Následkem toho nejsou síně schopny pomáhat při plnění komor.
Nebezpečné jsou zejména komorové tachykardie a komorové fibrilace. Při tachykardii stoupá srdeční frekvence na hodnoty 100–300/min. Srdeční stahy jsou přitom minimálně účinné. Při komorové fibrilaci dochází k nekontrolovanému chvění komor, které nevypuzují žádnou krev.
Jak se léčí?
Příliš nízké srdeční frekvence, které již hrozí vznikem srdeční nedostatečnosti, se léčí stimulací. Po operaci srdce jsou všem pacientům na povrch připevněny elektrody, kterými je možno v případě potřeby srdce dočasně stimulovat. K trvalé stimulaci slouží speciální kardiostimulátor, implantovaný do kapsy v podkoží.
Elektrody z něj vycházející jsou zavedeny přes podklíčkovou žílu do srdce. Moderní kardiostimulátory lze naprogramovat tak, aby jejich činnost co možná nejvíce odpovídala normální činnosti srdce. To znamená, že pracují pouze při výpadku srdeční činnosti a jejich frekvence se dokáže přizpůsobit stupni zátěže.
Vysoké srdeční frekvence se léčí podáním léku k potlačení arytmie (antiarytmika) nebo elektrickým výbojem z defibrilátoru. Některé druhy tachyarytmií lze úspěšně odstranit pomocí tzv. katetrizační ablace. Při ní je pomocí speciálního katétru zavedeného z třísla lokalizováno místo odpovědné za vznik arytmie a zničeno pomocí elektrického proudu.
Obvykle jde o malé (několikamilimetrové) místo srdeční svaloviny, které z nějakého důvodu tvoří rychlé vzruchy nebo ve kterém vzruchy krouží rychle dokola.
Odstranění místa vzniku arytmie je možné provést i chirurgicky. Standardním výkonem je tzv. maze-procedura pro fibrilaci síní.
Jejím cílem je vyřazení oblastí levé a pravé síně, které se podílejí na kroužení vzruchu. Ve své klasické podobě se při ní využívalo několika cílených řezů.
V současné době procedura využívá působení nízkých teplot (kryoablace plicních žil) nebo radiofrekvenční energie.

